AUGENARZTPRAXISDR.DYCK
Glaukom - einfach erklärt
Diagnostik und Therapie
Den Begriff Glaukom haben die meisten Menschen, die in ihrem Leben bereits auf einen Augenarzt gestoßen sind, gehört. Manch einer weiß auch, dass es eine Erkrankung ist, die mit dem Sehnerv zu tun hat. Gemeinsam haben jedoch alle die Assoziation des Glaukoms mit so genannten individuellen Gesundheitsleistungen (IGeL), also Leistungen, die von gesetzlichen Krankenkassen nicht übernommen werden. In Bezug auf das Thema wer, welche Leistungen, wann bezahlt und ob diese denn überhaupt erforderlich sind, gibt es im Netz viele Meinungen. Am Ende verliert sich darüber jedoch die Erkrankung selbst. Was ist denn überhaupt das Glaukom und wie wahrscheinlich ist es, dass ich daran erkranke? Woran würde ich es denn merken und inwiefern würde es mich einschränken? Gibt es ggf. eine Therapie?
Etwa 2,9 % der europäischen Bevölkerung zwischen 40 und 80 Jahren haben ein Glaukom. Das Risiko an einem Glaukom zu erkranken soll ab dem 40 Lebensjahr um 2,0 bis 2,5-fache pro Altersdekade steigen. Das Geschlecht und die ethnische Zugehörigkeit beeinflussen das Risiko weiter. Das höchste Risiko haben jedoch Menschen mit familiärer Vorbelastung und solche mit erhöhtem Augeninnendruck. Unter dem Begriff Glaukom werden Krankheiten zusammengefasst, bei denen es fortschreitend und irreversibel zum Verlust von Sehnervenfasern kommt. Dadurch wird das Gesichtsfeld zunehmend und ebenfalls irreversibel eingeschränkt. Hat man also einen erhöhten Augeninnendruck, ist es zunächst nur ein Risikofaktor, nämlich eine okuläre Hypertension, und kein Glaukom. Auf der anderen Seite schließt ein Augeninnendruck im Normalbereich ein Glaukom nicht aus. Auch andere Erkrankungen, wie Gefäßverschlüsse, Entzündungen oder Stoffwechselerkrankungen, können einen Sehnervenschaden verursachen. Wie kommt der Augenarzt also auf die Idee, man könnte ein Glaukom haben.
Am Beginn einer jeden ärztlichen Behandlung steht die Anamnese. So wie der Kardiologe nach Herzerkrankungen in der Familie und nach Rauchgewohnheiten fragt, erkundigt sich der Augenarzt nach Glaukomerkrankungen in der Familie und nach dem Augeninnendruck zur Abklärung der Risikofaktoren. Letzteres kann der Patient, anders als der Raucher beim Kardiologen, nicht beantworten. Dazu ist eine Messung erforderlich. Die Kenntnis der Risikofaktoren ist am Ende wichtig, wenn der Arzt aus dem Gesamtbild eine Diagnose formen und eine Therapieempfehlung entwickeln soll.
Nachfolgend wird die Situation anhand eines Gedankenmodels veranschaulicht. Man stelle sich das Auge als einen Ballon vor, an dessen Oberfläche überall Nervenzellen starten, um den Ballon herumlaufen und schließlich in eine Öffnung am hinteren Pol gemeinsam einfließen. Dadurch entsteht in der Mitte dieser Eintrittsstelle ein Trichter. Je größer dieser Trichter, desto dünner die Nervenfaserschicht. Eine überdurchschnittlich große Durchtrittsöffnung kann jedoch ebenfalls zu einem überdurchschnittlich großen Trichter führen. Während die Nervenfasern also um den Ballon herumlaufen, müssen diese einem gewissen Dehnungsdruck standhalten. Je höher der Ballondruck, desto größer der Dehnungsdruck, den diese Nervenfasern aushalten müssen. Ob die Nervenfasern dies ohne Schaden überstehen, hängt vom Material ab. Dieses haben alle Menschen von ihren Eltern vererbt bekommen. So kommt es, obwohl der statistische Normaldruck zwischen 11 mmHg und 21 mmHg liegt, dass manche Nervenfasern einen Augeninnendruck von 30 mmHg locker wegstecken, andere dagegen bei einem Augeninnendruck von 15 mmHg bereits einen irreversiblen Schaden nehmen.
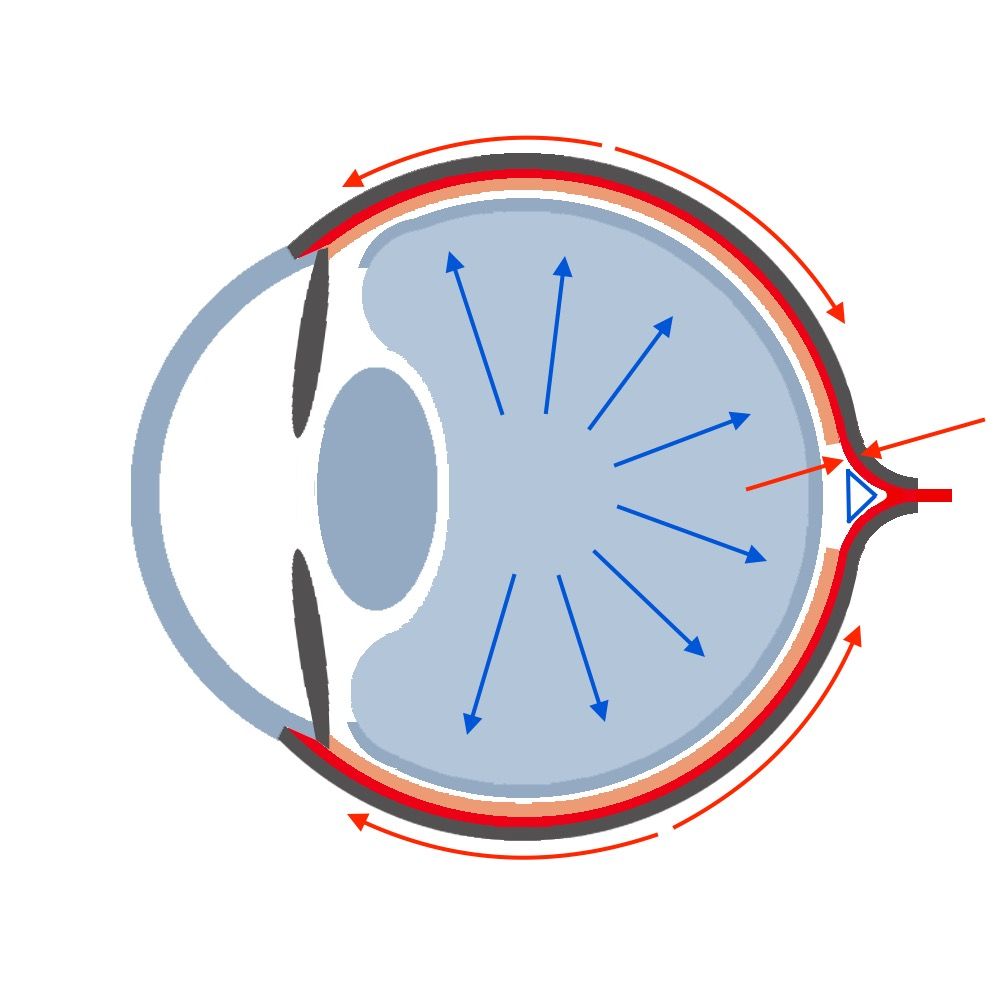
Während auf die Genetik bislang kein Einfluss genommen werden kann, stellt der Augeninnendruck die einzige Stellschraube im Kampf gegen das Glaukom dar. Alle verfügbaren Therapien, ob konservativ oder operativ, knüpfen hier an. Man stelle sich also weiter eine zirkuläre Struktur hinter der Iris vor, die das Kammerwasser produziert. Diese bezeichnet man als Ziliarkörper. Das vom Ziliarkörper produzierte Kammerwasser tritt dann zwischen der Linse und der Iris zirkulär in die Vorderkammer ein und läuft dann in den Winkel zwischen Iris und Hornhaut an dem vorderen Rand der Iris. Dort befindet sich ein Maschenwerk, welches man auch als den Schlemm-Kanal bezeichnet. Durch diesen gelangt das Kammerwasser in das Venensystem, wird zur Leber transportiert und dort abgebaut. Besteht also ein Missverhältnis zwischen Produktion und Abfluss des Kammerwassers, so steigt der Augeninnendruck. Jede Therapie zielt also entweder darauf die Produktion zu senken oder den Abfluss zu steigern.
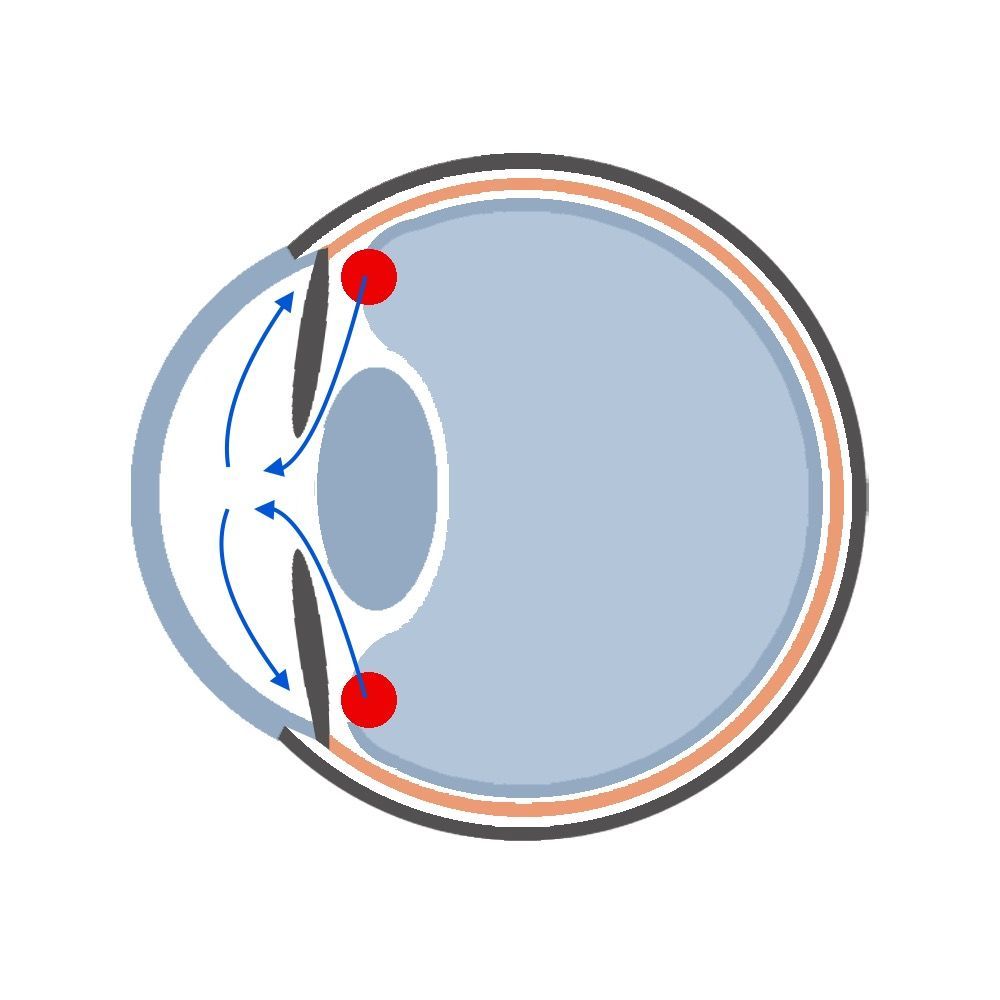
Auf Störungen der Kammerwasserproduktion des Ziliarkörpers kann mit verschiedenen verfügbaren Augentropfen Einfluss genommen werden. Auf die Darstellung der einzelnen Substanzen und Wirkweisen verzichten wir an dieser Stelle, da es dem Verständnis der Erkrankung nicht dienlich ist. Die Wirkungen und Nebenwirkungen seien an dieser Stelle ihrem behandelnden Arzt oder Apotheker überlassen. Der gestörte Abfluss soll jedoch nachfolgend schematisch erläutert werden. Wenn zu wenig Kammerwasser abläuft, steigt der Augeninnendruck und die Nervenfasern können einen fortschreitenden Schaden nehmen. Man spricht dabei von einem sekundären Glaukom, da die eigentliche Ursache eine andere Erkrankung ist (Uveitis, Trauma, Katarakt, Diabetes, usw.). Im Grunde ist der Abfluss gestört, wenn der Abflusskanal mechanisch verengt wird oder verschlossen ist. Dies ist der Fall, wenn sich Entzündungszellen (z.B. bei Uveitis) oder Blutzellen (z.B. bei Traumata) am Eingang ablagern. Verengt ist der Kanal auch, wenn Gefäßneubildungen den Eingang verengen (z.B. bei Diabetes) oder die Iris sich nach vorne stülpt wie z.B. durch eine zunehmende Linsendicke bei einer Katarakt. Letzteres führt zu einer abgeflachten Vorderkammer, damit zu einem engen Kammerwinkel, vermindertem Abfluss und Anstieg des Augeninnendrucks.
Neben einer Linsentrübung an sich, kann dies eine Indikation für eine Kataraktoperation darstellen. Dabei wird die Linse durch eine wesentlich flachere Kunstlinse ersetzt, die Vorderkammer wird tiefer und der Abflusskanal wird wieder freigegeben.
Operative Therapieformen zielen fast immer auf eine mechanische Erhöhung des Abflussrate des Kammerwassers ab. Beispielsweise können die Öffnungen des Maschenwerks im Kammerwinken mit einem Laser geweitet werden. Weiter kann ein zusätzlicher Kanal zwischen Vorderkammer und Hinterkammer durch einen Tubus oder ein Laserloch in der Iris geschaffen werden. Dadurch würde sich die Iris weniger nach vorne stülpen, die Vorderkammer würde tiefer werden, der Kammerwinkel weiter und die Abflussrate würde steigen. Auf die Einzelheiten in Bezug auf operative Ansätze zur Steigerung der Abflussrate soll hier ebenfalls zugunsten der besseren Verständlichkeit der Erkrankung verzichtet werden.
Einen operativen Ansatz zur Senkung der Kammerwasserproduktion stellt die Kryokoagulation dar. Dabei wird der Ziliarkörper durch Vereisungen punktuell zerstört, so dass weniger Kammerwasser produziert werden kann.
An Stelle der vielen aufgeführten Herangehensweisen zur Senkung des Augeninnendrucks, könnte man sich auch überlegen, die Nervenzellen soweit zu stabilisieren, dass ein geringfügiger oder mäßiger Augeninnendruckanstieg diesen nichts mehr anhaben kann. Dies müsste z.B. durch eine Stärkung des Zytoskeletts erreicht werden. Ideen in diese Richtung beschränken sich bislang auf Nahrungsergänzungsmittel. Ein entscheidender Durchbruch mit solider Evidenz ist in diesem Zusammenhang bislang nicht erzielt worden. Dennoch ist durchaus zu erkennen, dass auch bei der Therapie eines Glaukoms das letzte Wort noch lange nicht gesprochen ist.
Abschließend sollen noch die diagnostischen Möglichkeiten zusammengefasst werden. Zur Diagnostik eines Glaukoms, ungeachtet des Kostenträgers, sollte folgendes gehören:
1.
Augeninnendruck einschließlich der Hornhautdickenmessung (Pachymetrie) zur Korrektur der Messwerte. Bei der Augeninnendruckmessung wird ein definierter Radius plangedrückt und es wird mathematisch ermittelt, wieviel Druck hierfür aufgewandt werden musste. Weicht die Hornhautdicke von dem in der Formel verwendeten Durchschnitt von 550 µm nach oben oder unter ab, so ist der gemessene Druck falsch hoch oder falsch niedrig.


2.
Gesichtsfeldmessungen können für Glaukomschäden typische Defekte aufweisen. Bei der Verlaufskontrolle können geringe Veränderungen nicht sicher erfasst werden, da das Gesichtsfeld von der schwankenden Mitarbeit entsprechend der Tagesform beeinflusst wird.
3.
Ophthalmoskopische Untersuchung an der Spaltlampe lässt einen Blick auf den Sehnervenkopf zu. Dadurch kann der bereits erwähnte Trichter beurteilt werden. Beschrieben wird dieser dann mittels einer Cup-Disc-Ratio (CDR). Dabei wird das Verhältnis der Eindellung (Exkavation) zu dem ganzen Sehnervenkopf beschrieben. Eine hälftige Eindellung entspräche dann einer CDR von 0,5.
4.
Vermessung der Nervenfaserschichtdicke mittels OCT ist die präziseste Messung eines Sehnervenschadens. Dadurch kann die Verlaufskontrolle Mikrometergenau gemessen werden. Diese Messung kennt weder Tagesform noch größere Messungenauigkeiten. Da es sich um eine berührungslose Lasermessung handelt, sind keinerlei Nebenwirkungen zu befürchten. Damit ist diese Messung am Zielführendsten, da sowohl ein Schaden als auch die Progression sehr genau gemessen werden kann.
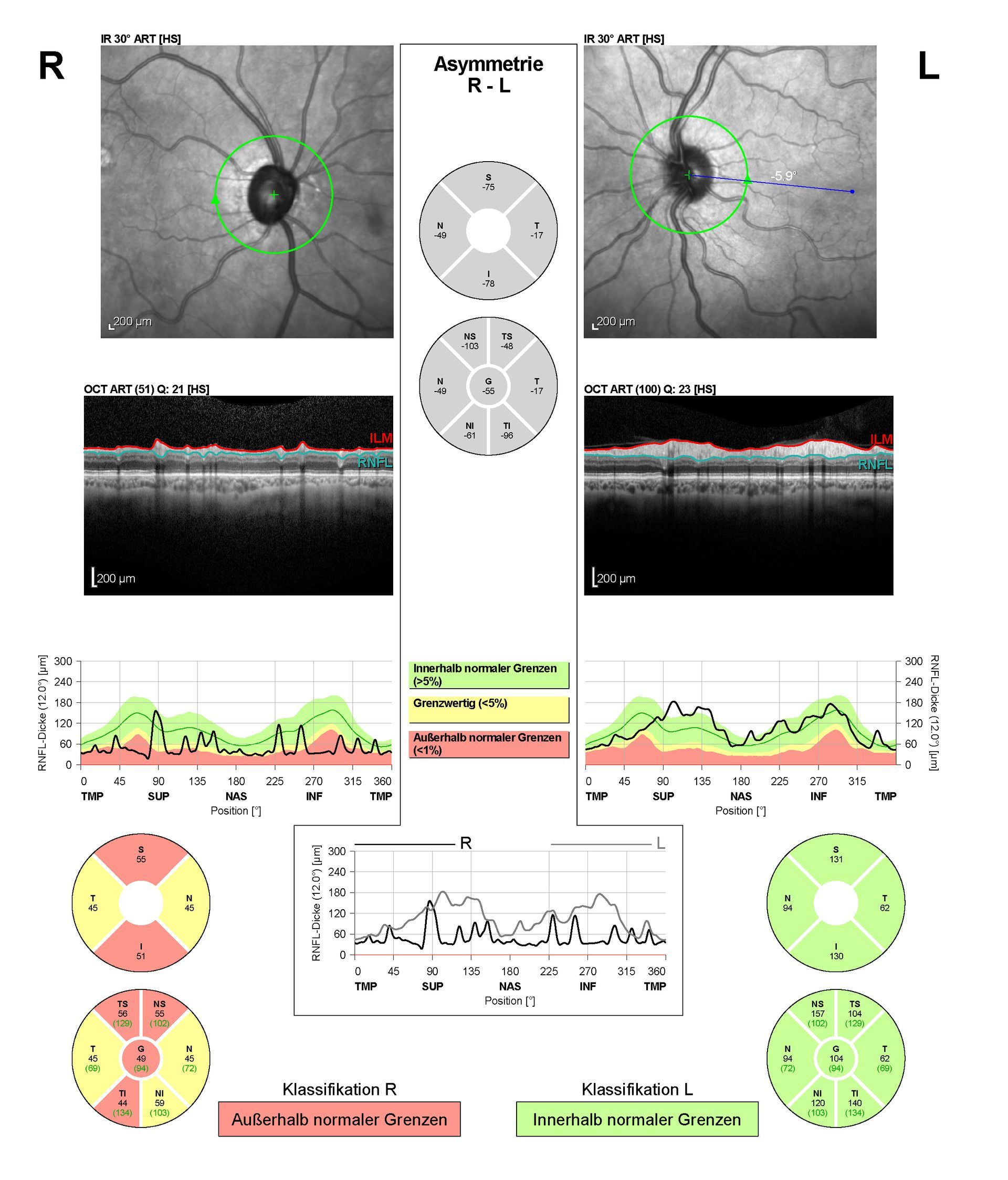
Bezüglich der Kosten ist noch darauf hinzuweisen, dass private Krankenkassen alle hier aufgeführten Messungen bezahlen. Bei gesetzlichen Krankenkassen muss man sich bewusst machen, dass lediglich eine ausreichende Versorgung erbracht werden soll. Speziell im Falle einer Glaukomerkrankung würde sich der Augenarzt den Sehnervenkopf mit seinen Augen anschauen und bei Verdacht eine Gesichtsfeldmessung durchführen. Mehr nicht! Einem Skeptiker des Augeninnendruck-IGeL muss man ja teilweise schon Recht geben, denn eigentlich müsste man anstatt der Augeninnendruckmessung eine Vermessung der Nervenfaserschicht mit OCT durchführen. Diese Messung kann bei gesetzlich versicherten Patienten jedoch ebenfalls nicht über die Krankenkasse abgerechnet werden und kostet etwa das 5-fache der Augeninnendruckmessung. Mit der Augeninnendruckmessung hat man zumindest eine Risikoabschätzung vorgenommen. Spätestens dann, wenn der Augenarzt einen auffälligen Sehnervenkopf ophthalmoskopisch sieht, sollten aber alle Möglichkeiten ausgeschöpft werden: Augeninnendruck, Hornhautdickenmessung, Gesichtsfeld und vor allem die Vermessung der Nervenfaserschicht mit der OCT.

